Haema 2025; 16(1):8-12
Ιωάννα Μανίκα
Αιματολόγος, Μονάδα Μεσογειακής Αναιμίας και Δρεπανοκυτταρικής Νόσου, Γενικό Νοσοκομείο Καρδίτσας, Καρδίτσα
Full PDF | ![]()
Αλληλογραφία: Ιωάννα Μανίκα, Αιματολόγος, Μονάδα Μεσογειακής Αναιμίας, Γενικό Νοσοκομείο Καρδίτσας, Καρδίτσα, E-mail: ioannamanika@hotmail.com
Το οξύ θωρακικό σύνδρομο (ΟΘΣ) αποτελεί μία οξεία και απειλητική για τη ζωή παθολογική κατάσταση σε ασθενείς με δρεπανοκυτταρική νόσο, η οποία χαρακτηρίζεται από πυρετό ή/και συμπτώματα του αναπνευστικού σε συνδυασμό με νεοεμφανιζόμενες πνευμονικές διηθήσεις απεικονιστικά (σε απλή ακτινογραφία θώρακα ή CT θώρακα) διάφορες από ατελεκτασία και μη αποδιδόμενες σε άλλο αιτιολογικό παράγοντα (όπως π.χ. πνευμονικό οίδημα).
Η υποξία δεν αποτελεί απαραίτητο κριτήριο διάγνωσης, αλλά ένα δυσμενή προγνωστικό παράγοντα
Περίπου οι μισοί ασθενείς με δρεπανοκυτταρική νόσο, θα εμφανίσουν ΟΘΣ τουλάχιστον μία φορά στη ζωή τους, συχνότερα στην παιδική ηλικία (υψηλότερη επίπτωση μεταξύ 2-4 ετών), με μεγαλύτερη δε βαρύτητα στην ενήλικη ζωή. Αποτελεί δεύτερη σε συχνότητα αιτία μακροπρόθεσμων επιπλοκών και τρίτη αιτία θανάτου σε ασθενείς με δρεπανοκυτταρική νόσο.
Στις μισές μόνο περιπτώσεις του συνδρόμου θα βρεθεί ο αιτιολογικός παράγοντας ο οποίος μπορεί να είναι λοίμωξη του αναπνευστικού, ασθματική κρίση -συχνότερες στην παιδική ηλικία- και λιπώδης εμβολή (συνέπεια αγγειοαποφρακτικής κρίσης), αποφράξεις στην μικροκυκλοφορία των πνευμονικών αγγείων (επί δρεπάνωσης) –συχνότερες στους ενήλικες.
Αιτίες πυροδότησης του συνδρόμου αποτελούν: ο υποαερισμός λόγω άλγους σε πλευρές, στέρνο ή θωρακικούς σπονδύλους, η ατελεκτασία, η υπερφόρτωση με υγρά, ο υποαερισμός λόγω κεντρικής καταστολής από υπερδοσολογία οπιοειδών, η πνευμονική εμβολή.
Συγκεκριμένα, στην περίπτωση υποκείμενης λοίμωξης αναπνευστικού, οι υπεύθυνοι παθογόνοι μικροργανισμοί που απομονώνονται συχνότερα είναι α) άτυπα παθογόνα μικρόβια όπως Chlamydophilia pneumoniae, Mycoplasma pneumoniae, β) ιοί με κυριότερο τον RSV αλλά και άλλους όπως Coronavirus, Influenzavirus A και Β, Rhinovirus, Adenovirus, Parvovirus B19, Parainfluenza virus και γ) μικρόβια όπως Staphylococcus aureus, Streptococcus pneumoniae, Haemophilus influenza, Legionella pneumophila.
Το ΟΘΣ μετά από επώδυνο αγγειοαποφρακτικό επεισόδιο διακρίνεται σε πρώιμο και δευτεροπαθές, όταν τα σημεία προσβολής του αναπνευστικού (κλινικά ή απεικονιστικά) εμφανίζονται πριν ή αφού παρέλθουν 24 ώρες από την έναρξη του επεισοδίου, αντίστοιχα.
H κλινική υποψία πρέπει να τίθεται έγκαιρα, να αντιμετωπίζεται επιθετικά, ανεξαρτήτως γονοτύπου (ΗbS, HbS/β0, HbSC, HbS/β+) και να εξασφαλίζεται στενή παρακολούθηση για άμεση αναγνώριση επιδείνωσης προς οξεία αναπνευστική ή/και πολυοργανική ανεπάρκεια. Η αναπνευστική ανεπάρκεια είναι συνήθως τύπου Ι, λόγω εγκαθιστάμενου ARDS (Acute Respiratory Distress Syndrome). Δεν αποκλείεται όμως και η υπερκαπνική αναπνευστική ανεπάρκεια (εξαιτίας π.χ. εκτεταμένων ατελεκτασιών ή συνυπάρχουσας πνευμονικής εμβολής).
Τα κλινικά συμπτώματα και σημεία του συνδρόμου περιλαμβάνουν
- πυρετό,
- βήχα,
- θωρακαλγία,
- δύσπνοια,
- ταχύπνοια,
- εκπνευστικό συριγμό,
- χρήση επικουρικών αναπνευστικών μυών,
- σκελετικό άλγος,
- υποξία,
- αιμόπτυση και
- ποικίλα ακροαστικά ευρήματα από μειωμένη είσοδο αέρα και παράταση εκπνοής (λόγω βρογχόσπασμου) μέχρι υγρούς ρόγχους (λόγω διηθημάτων) και μείωση αναπνευστικού ψιθυρίσματος (λόγω πλευριτικών συλλογών).


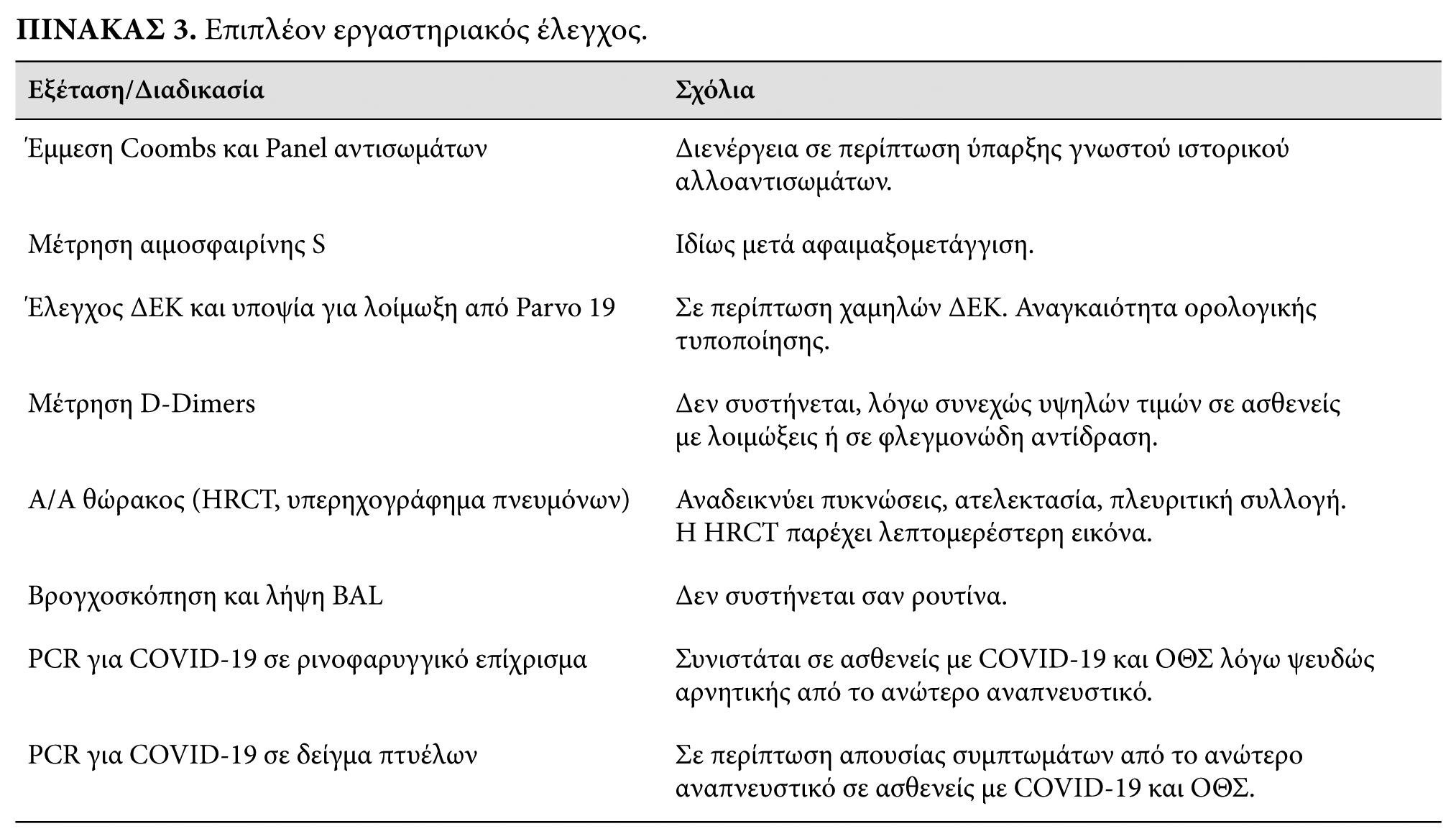

Τελικές αιτίες που οδηγούν σε θάνατο εκτός από το ARDS και την πολυοργανική ανεπάρκεια (ανεπάρκεια τουλάχιστον δυο οργάνων πλην των πνευμόνων, όπως δεξιά καρδιακή κάμψη ή/και νεφρική ή/και ηπατική ανεπάρκεια), αποτελούν η σηψαιμία, η ενδοκυψελιδική αιμορραγία και τα θρομβωτικά συμβάντα (ΑΕΕ, μαζική πνευμονική εμβολή).
- Στόχος της IV ενυδάτωσης είναι ο ασθενής να είναι ευογκαιμικός και δίδεται έως ότου ξεκινήσει να λαμβάνει την απαιτούμενη ποσότητα υγρών από το στόμα. Η υπερφόρτωση οδηγεί σε πνευμονικό οίδημα και τότε απαιτείται επιθετική διούρηση με φουροσεμίδη.
- Αναφορικά με την αναλγησία χορηγούνται: i)παρακεταμόλη (1gr/6ώρες), ii) Μ.Σ.Α.Φ εάν δεν υπάρχει αντένδειξη (όπως IV δικλοφενάκη 75mgx 2 τα 2 πρώτα 24ωρα και ακολούθως per os 50mgx 2 ή per os ακεταμινοφαίνη 500mgx 4) και iii) oπιοειδή. Σε μέτριας βαρύτητας άλγος χορηγούνται ασθενή οπιοειδή, όπως τραμανδόλη 100mgx 2 ή κωδεϊνούχες ταμπλέτες 2/ημερησίως. Σε σοβαρής βαρύτητας άλγος χορηγείται μορφίνη (δόση φόρτισης bolusIV 0.15 mg/kgBΣ και ακολούθως σε συνεχόμενη στάγδην IV 24ωρη έγχυση σε δόση 0.04-0.1mg/kg/h ή με τη μορφή patient’s control αντλίας σε συνεννόηση με αναισθησιολόγο). Η πεθιδίνη αντενδείκνυται.
- Αντιβιοτική κάλυψη με κεφαλοσπορίνη γ΄γενιάς (IVκεφτριαξόνη 2gr άπαξ ημερησίως ή κεφοταξίμη 2gr ανά 8 ώρες) για 7-10 ημέρες και μακρολίδη (αζιθρομυκίνη 500mg άπαξ ημερησίως IV ή peros) για 5-7 ημέρες. Σε επιδεινούμενη πολυλοβώδη πνευμονία που δεν ανταποκρίνεται, προσθήκη βανκομυκίνης 1grx 2 για κάλυψη προς την κατεύθυνση MRSA.
- Θρομβοπροφύλαξη με τινζαπαρίνη 4.500 IU ή φονταπαρινούξη 2.5mg υποδόρια άπαξ ημερησίως
- Η απλή μετάγγιση ενδείκνυται σε ασθενείς με τιμή Hb<5gr/dl ή <20% του baseline ή σε συνεχώς μειούμενη, στην αρχή (‘top up’) της εμφάνισης αναπνευστικής δυσχέρειας (αύξηση διηθημάτων, υποξίας, δύσπνοιας), με τιμή-στόχο τα 10 gr/dl. H αφαιμαξομετάγγιση έχει ένδειξη στον ασθενή, εάν συνεχίζει η αναπνευστική επιδείνωση και μετά την απλή μετάγγιση, εάν θέλουμε να αποφύγουμε την υπεργλοιότητα σε ασθενή με τιμή Hb ήδη >9.5 gr/dl ή αν υπάρχει θετικό αναμνηστικό σοβαρού οξέος θωρακικού συνδρόμου. Στην περίπτωση αυτή, στόχος της HbS είναι μικρότερη από 30% και κατά άλλους από 20%.
- Η συστηματική χορήγηση κορτικοστεροειδών αντενδείκνυται καθώς προκαλούν ‘rebound’ στην αγγειοαποφρακτική κρίση, εκτός αν πρόκειται για λύση βρογχόσπασμου με προτιμότερη τη χορήγηση δεξαμεθαζόνης.

ΠΡΟΛΗΨΗ
- Εμβολιασμός σύμφωνα με το εθνικό πρόγραμμα εμβολιασμού στην παιδική ηλικία.
- Εμβολιασμός με βάση το εθνικό πρόγραμμα εμβολιασμού για ενήλικες, έναντι του αιμόφιλου και του πνευμονιόκοκκου.
- Εποχιακός εμβολιασμός έναντι του Η1Ν1 και COVID-19, σύμφωνα με τις τρέχουσες οδηγίες του ΕΟΔΥ.
- Πρόληψη αγγειοαποφρακτικών επεισοδίων με λήψη υδροξυκαρβαμίδης.
- Επί αποτυχίας της υδροξυκαρβαμίδης στον έλεγχο των κρίσεων, εφαρμογή τακτικού προγράμματος μεταγγίσεων σε ενήλικες.
- Σε περίπτωση απειλητικών για την ζωή επεισοδίων ΟΘΣ στην παιδική ηλικία, σκέψη για αλλογενή μεταμόσχευση μυελού των οστών επί συμβατού συγγενή δότη.
- Αποφυγή καπνίσματος (ενεργού, παθητικού).
- Έλεγχος άσθματος.
- Χημειοπροφύλαξη με πενικιλλίνη σε παιδιά κάτω των 5 ετών.
- Προεγχειρητική μετάγγιση.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- DesaiPC, AtagaKI. The acute chest syndrome of sickle cell disease. Expert Opin Pharmacother. 2013 Jun;14(8):991-9.
- Klings ES, Steinberg MH. Acute chest syndrome of sickle cell disease: Genetics, risk factors, prognosis, and management. Expert Rev Hematol. 2022;15(2):117-25.
- Siddiqui AK, Ahmed S. Pulmonary manifestations of sickle cell disease. Postgrad Med J. 2003 Jul;79(933):384-90.