Haema 2025; 16(1):30-33
Αμαλία Αναστασοπούλου1, Μαρία Δημοπούλου2
1Α΄ Παθολογικής Κλινικής της Ιατρικής Σχολής του Ε.Κ.Π.Α. ΓΝΑ «Λαϊκό»
2Μονάδα Μεσογειακής Αναιμίας, Κέντρο Εμπειρογνωμοσύνης Σπάνιων Αιματολογικών (Αιμοσφαιρινοπαθειών) & Σπάνιων Μεταβολικών ν.Gaucher Νοσημάτων ΓΝΑ «Λαϊκό»
Full PDF | ![]()
Αλληλογραφία: Μαρία Δημοπούλου, Μονάδα Μεσογειακής Αναιμίας-Κέντρο Εμπειρογνωμοσύνης Αιμοσφαιρινοπαθειών, ΓΝΑ «Λαϊκό», E-mail: mdimkma@gmail.com
ΕΙΣΑΓΩΓΗ
Οι λοιμώξεις αποτελούν σημαντικό αίτιο νοσηρότητας και θνητότητας στους ασθενείς με αιμοσφαιρινοπάθειες και είναι σημαντική η εκπαίδευση των παρόχων υπηρεσιών υγείας και των ασθενών για τον κίνδυνο θανατηφόρων λοιμώξεων.
Λοιμώξεις στους ασθενείς με θαλασσαιμία
Στη θαλασσαιμία, η μη αποδοτική ερυθροποίηση και η χρόνια αιμόλυση, που οδηγούν στην ανάγκη μεταγγίσεων και την υπερφόρτωση με σίδηρο, έχουν ως αποτέλεσμα την εμφάνιση πολλών ανοσολογικών διαταραχών όπως ο χαμηλός λόγος CD4/CD8, οι διαταραχές της χημειοταξίας των ουδετεροφίλων και των μακροφάγων και της φαγοκυττάρωσης, διαταραχές στη λειτουργικότητα των NK κυττάρων, μείωση των C3 και C4 καθώς και αύξηση των ανοσοσφαιρινών και των Β- λεμφοκυττάρων με διαταραχές της διαφοροποίησης και της λειτουργικότητάς τους.1
Oι λοιμώξεις ως επί το πλείστον οφείλονται σε gram (-) παθογόνα, όπως η Klebsiella pneumoniae, Escherichia coli, Pseudomonas aeruginosa, Yersinia enterocolitica, Salmonella typhi κ.α., αλλά και στον Streptococcus pneumoniae.2,3 Είναι σημαντικό να γνωρίζουμε αν ο ασθενής έχει υποβληθεί σε σπληνεκτομή (κίνδυνος λοιμώξεων από παθογόνα που φέρουν κάψα; Streptococcus pneumoniae, Neisseria meningitides, Haemophilus influenza type b) και αν εμφανίζει αιμοσιδήρωση ή λαμβάνει θεραπεία αποσιδήρωσης με δεσφεριοξαμίνη (Yersinia enterocolitica, Mucorales). Ο κίνδυνος μετάδοσης μέσω μετάγγισης αίματος (ιοί, βακτήρια και παράσιτα, όπως plasmodium sp) έχει ελαχιστοποιηθεί μετά από την εφαρμογή στρατηγικών πρόληψης της μετάδοσης λοιμωδών νοσημάτων με τη μετάγγιση.
Περίπου 10% των λοιμώξεων είναι σοβαρές. Παράγοντες κινδύνου για σοβαρή λοίμωξη είναι η σπληνεκτομή σε διάστημα >10 ετών, η λήψη δεσφεριοξαμίνης και η φερριτίνη ορού >1000ng/ml.2,4 Η αρχική αξιολόγηση του ασθενούς με θαλασσαιμία και πυρετό παρουσιάζεται στον Αλγόριθμο 1.
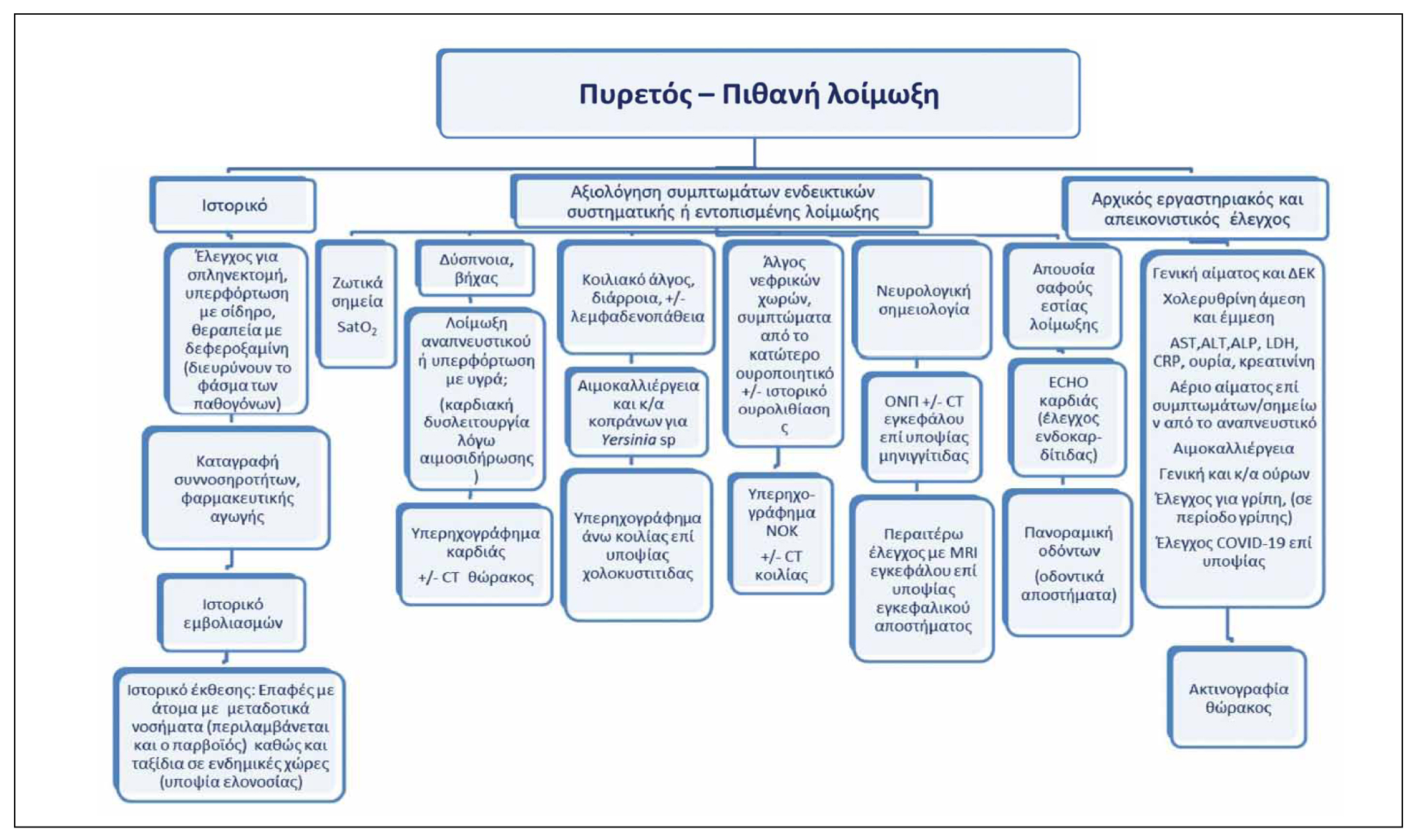
Αλγόριθμος 1. Αρχική αξιολόγηση ασθενούς με θαλασσαιμία και εμπύρετο.
Λοιμώξεις στους ασθενείς με δρεπανοκυτταρική αναιμία
Στη δρεπανοκυτταρική αναιμία (ΔΑ), οι επαναλαμβανόμενες αγγειοαποφρακτικές κρίσεις (ΑΚ) οδηγούν σε λειτουργική ασπληνία ήδη από τους πρώτους μήνες ζωής. Επιπρόσθετα, η χρόνια αιμόλυση και οι ΑΚ οδηγούν σε χρόνια φλεγμονή και διαταραχές της κυτταρικής και χυμικής ανοσίας και δυσλειτουργία των πολυμορφοπυρήνων.5 Οι ασθενείς είναι επιρρεπείς σε λοιμώξεις από βακτήρια με κάψα και ο κίνδυνος λοιμώξεων είναι υψηλότερος σε βρέφη και παιδιά με δρεπανοκυτταρική αναιμία καθώς και σε ασθενείς με δρεπανοκυτταρική νόσο S/β0. Η παθοφυσιολογία της νόσου είναι διαφορετική από τη θαλασσαιμία και δεν εμφανίζουν όλοι οι ασθενείς υπερφόρτωση με σίδηρο.
Οι κατευθυντήριες οδηγίες της NHLBI (National Heart Lung and Blood Institute) και NIH (National Institutes of Health) των ΗΠΑ συστήνουν την άμεση εκτίμηση στο Τμήμα Επειγόντων όλων των ασθενών με θερμοκρασία ≥38.5°C.6 Όμως ορισμένοι ειδικοί συστήνουν τη χρήση χαμηλότερου ορίου, όπως ≥38°C ή ≥38.3°C.7 Χρειάζεται ιδιαίτερη προσοχή όταν λαμβάνονται αντιπυρετικά ή μη στεροειδή αντιφλεγμονώδη για την αντιμετώπιση του χρόνιου άλγους ή υπάρχουν συννοσηρότητες γιατί μπορεί ο πυρετός να καλυφθεί. Η λήψη υδροξυουρίας μπορεί να επηρεάσει τα λευκά αιμοσφαίρια. Επιπρόσθετα, συνήθεις επιπλοκές όπως το οξύ θωρακικό σύνδρομο (ΟΘΣ) και η οξεία ΑΚ δεν μπορούν εύκολα να διακριθούν από τη λοίμωξη ενώ επίσης συχνά συνυπάρχουν.
Η αρχική αξιολόγηση του ασθενούς με ΔΑ και εμπύρετο, πρέπει όπως και στην περίπτωση των ασθενών με θαλασσαιμία, να περιλαμβάνει το ιστορικό, την αξιολόγηση των σημείων και συμπτωμάτων ενδεικτικών συστηματικής ή εντοπισμένης λοίμωξης και τον εργαστηριακό/παρακλινικό έλεγχο και απαραιτήτως μέτρηση κορεσμού sO2. Όταν υπάρχει ιστορικό προηγούμενου επεισοδίου πνευμονιοκοκκικής βακτηριαιμίας ή ΟΘΣ υπάρχει αυξημένος κίνδυνος υποτροπής. Η χαμηλή τιμή προκαλσιτονίνης ορού (<0, <0.6, <1 ή <2 ng/mL, ανάλογα με τη μελέτη) μπορεί με ασφάλεια να αποκλείσει τη σοβαρή βακτηριακή λοίμωξη10-12 αλλά δεν πρέπει να κατευθύνει την απόφαση για εισαγωγή και νοσηλεία εφόσον πληρούνται άλλα κριτήρια εισαγωγής.
Όλοι οι ασθενείς με ΔΑ που εμφανίζουν πυρετό πρέπει να αξιολογούνται άμεσα στο Τμήμα Επειγόντων Περιστατικών. Ο αλγόριθμος 2 παρουσιάζει την αρχική αντιμετώπιση. Χορηγείται σε όλους τους ασθενείς παρεντερική θεραπεία με κεφτριαξόνη, η οποία είναι δραστική έναντι των παθογόνων που φέρουν κάψα και έχει μακρό χρόνο ημιζωής επιτρέποντας σε επιλεγμένους ασθενείς να επιστρέψουν σπίτι τους και να επανεκτιμηθούν την επόμενη ημέρα. Τονίζεται ότι ακόμα και αν υπάρχει σαφής εστία λοίμωξης (πχ. μέση πυώδης ωτίτις), παραμένει η ανάγκη παρεντερικής θεραπείας γιατί ο κίνδυνος εξέλιξης σε διηθητική λοίμωξη είναι υψηλός. Δεν υπάρχουν σαφώς καθορισμένα κριτήρια για τις ενδείξεις εισαγωγής και νοσηλείας. Ο Αλγόριθμος 3 συνοψίζει τα κριτήρια διαφόρων μελετών, πολλές από τις οποίες έχουν πραγματοποιηθεί προ της εφαρμογής του εμβολιασμού με συζευγμένα εμβόλια έναντι του πνευμονιοκόκκου.13,14 Η αντιμετώπιση των ασθενών παρουσιάζεται στον Αλγόριθμο 4. Σε κάθε ασθενή με συμπτώματα από το κατώτερο αναπνευστικό ή με διάγνωση πνευμονίας πρέπει να υπάρχει υψηλή κλινική υποψία για οξύ θωρακικό σύνδρομο και η εισαγωγή είναι απαραίτητη. Εάν ο κορεσμός είναι <94% πρέπει να λαμβάνεται δείγμα για αέρια αρτηριακού αίματος και σε περίπτωση υποξυγοναιμίας να διενεργείται άμεσα ακτινογραφία θώρακος και CTPA για διερεύνηση οξέος θωρακικού συνδρόμου και αποκλεισμό πνευμονικής εμβολή. Εάν τα συμπτώματα και η υποξυγοναιμία δεν βελτιώνονται με την ενυδάτωση, την αντιμικροβιακή αγωγή και την οξυγονοθεραπεία πρέπει να γίνεται επείγουσα εκτίμηση από αιματολόγο για πιθανή έναρξη θεραπεία με μεταγγίσεις/αφαιμαξομεταγγίσεις. Όταν υπάρχει σαφής εστία λοίμωξης όπως βακτηριακή μηνιγγίτιδα, λοίμωξη ουροποιητικού ή οστεομυελίτιδα, η αντιμετώπιση δεν διαφέρει από αυτή των ασθενών χωρίς ΔΑ και πρέπει να γίνεται με βάση τις αντίστοιχες κατευθυντήριες οδηγίες. Είναι σημαντικό να γνωρίζουμε τα τοπικά επιδημιολογικά δεδομένα και πρότυπα μικροβιακών αντοχών. Εάν ο ασθενής φέρει παράγοντες κινδύνου για πολυανθεκτικά παθογόνα, τότε πρέπει να αντιμετωπίζεται βάσει των αντίστοιχων κατευθυντήριων οδηγιών.
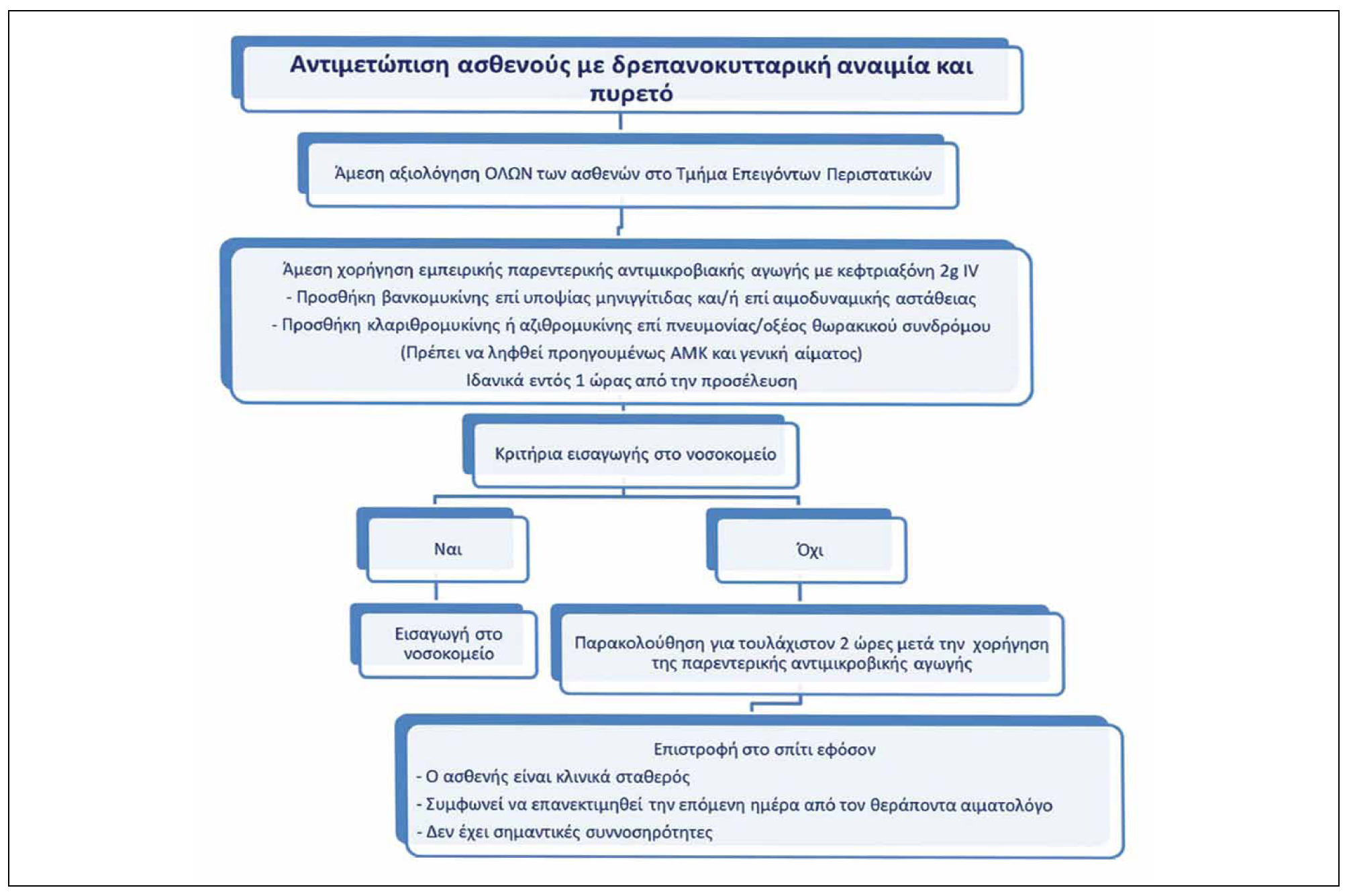
Αλγόριθμος 2. Αλγόριθμος αρχικής αντιμετώπισης ασθενούς με δρεπανοκυτταρική αναιμία και πυρετό.
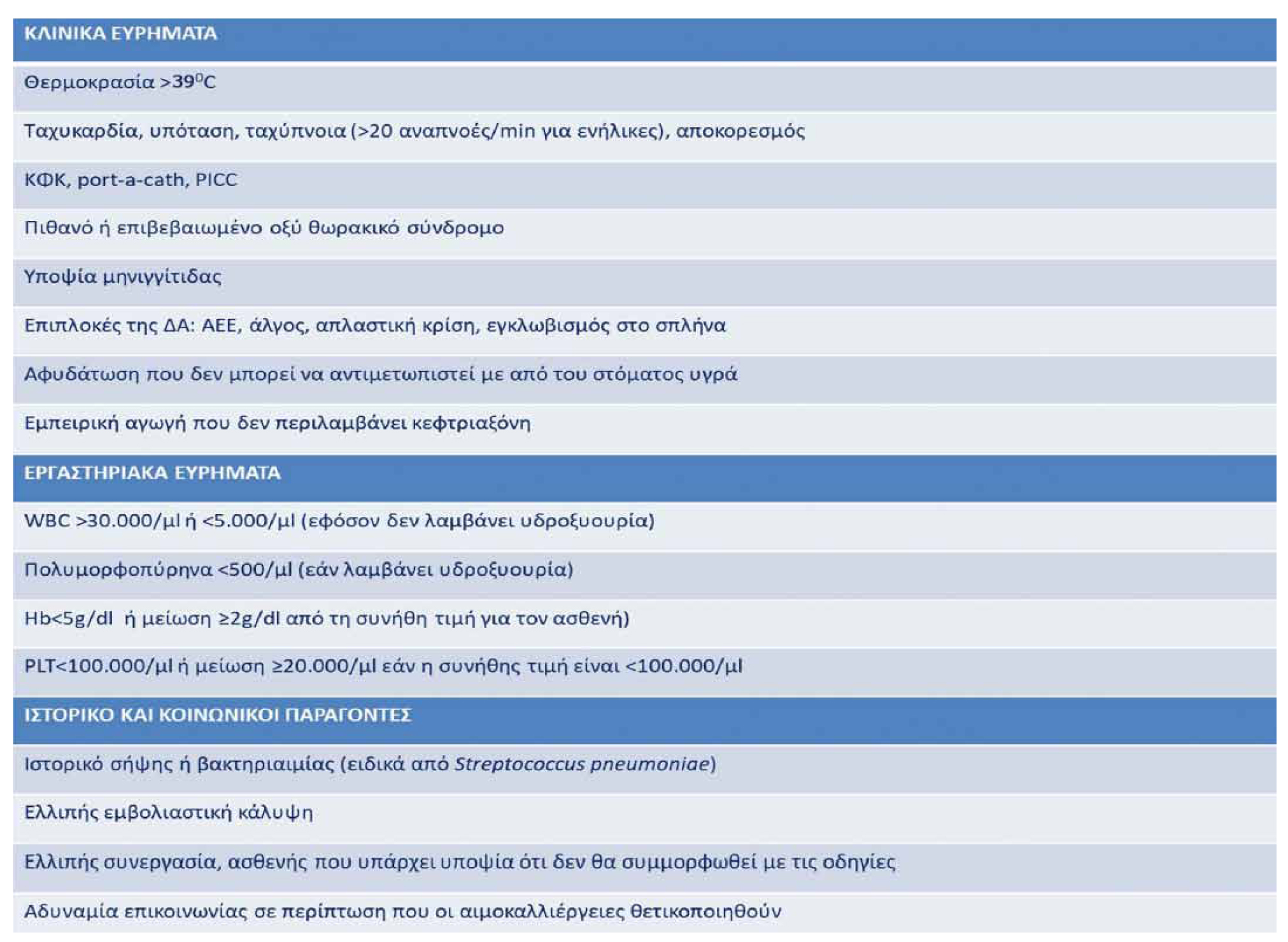
Αλγόριθμος 3. Κριτήρια εισαγωγής ασθενούς με Δρεπανοκυτταρική Νόσο και πυρετό στο νοσοκομείο.
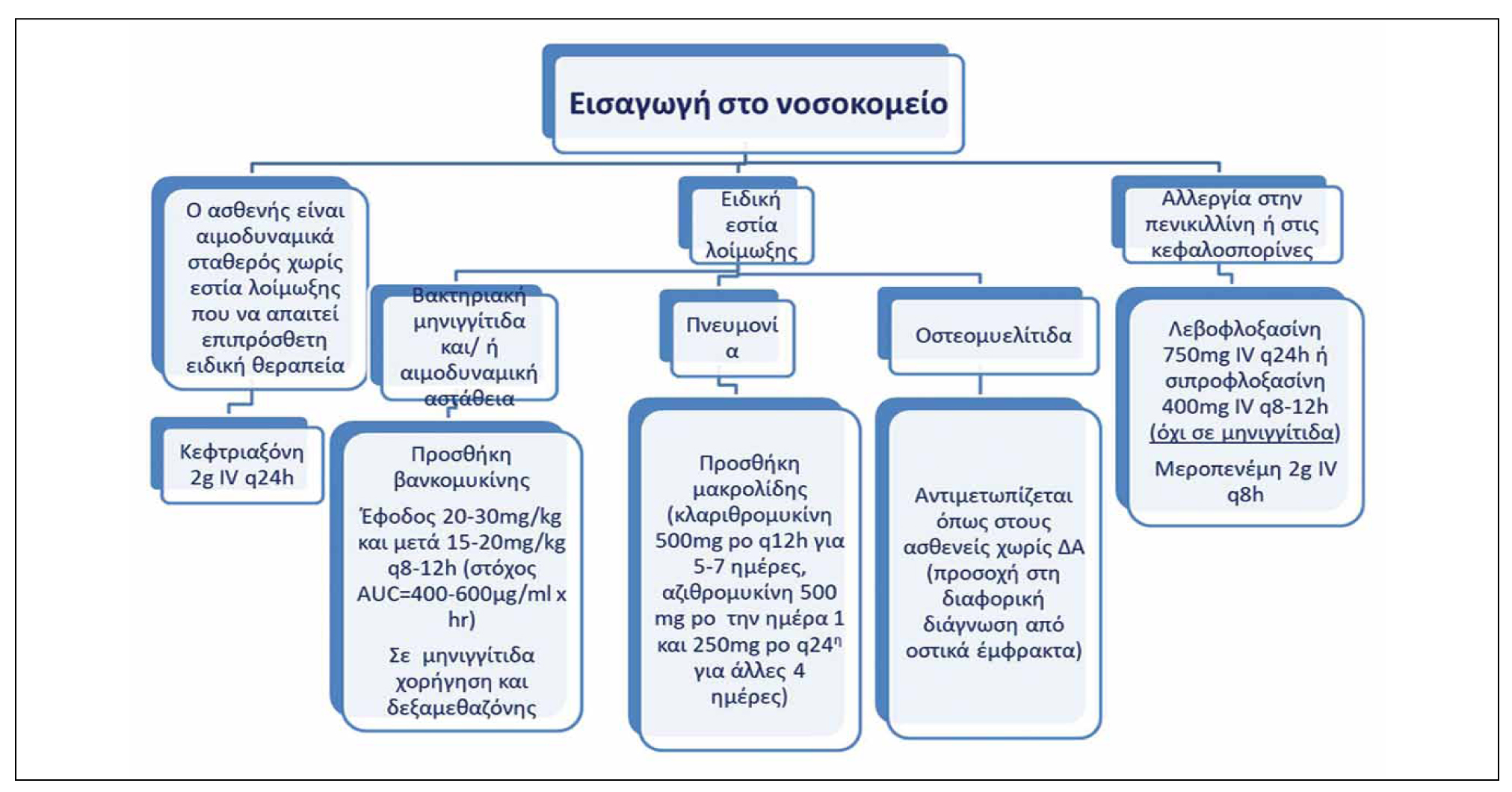
Αλγόριθμος 4. Ενδονοσοκομειακή αντιμετώπιση εμπυρέτου σε ασθενή με Δρεπανοκυτταρική Νόσο.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Vento S, Cainelli F, Cesario F. Infections in thalassemia. Lancet Infect Dis. 2006 Apr;6(4):226-33.
- Rahav G, Volach V, Shapiro M, Rund D, Rachmilewitz EA, Goldfarb A, et al. Severe infections in thalasssaemic patients: prevalence and predisposing factors. Br J Haematol. 2006 Jun;133(6):667-74.
- Wang SC, Lin KH, Chern JP, Lu M-Y, Jou S-T, Lin D-T, et al. Severe bacterial infection in transfusion-dependent patients with thalassemia major. Clin Infect Dis. 2003 Oct;37(7):984-8.
- Teawtrakul N, Jetsrisuparb A, Sirijerachai C, Chansung K, Wanitpongpun C. Severe bacterial infections in patients with non- transfusion-dependent thalassemia: Prevalence and risk factors. Int J Infect Dis. 2015 Oct:39:53-6.
- Ricerca B, Di Girolano A, Rund D. Infections in thalassemia and Hemoglobinopathies: Focus on therapy-Related Complications. Mediterr J Hematol Infect Dis. 2009 Dec;1(1):e2009028
- Evidence-Based management of sickle cell disease. Expert Panel Report, 2014 [Internet]. [accessed 2023 Aug 06] Available from: https://www.nhlbi.nih.gov/sites/default/files/media/docs/sickle-cell-disease-report%20020816_0.pdf
- Yawn BP, Buchanan GR, Afenyi-Annan AN, Ballas SK, Hassell KL, James AH, et al. Management of sickle cell disease: summary of the 2014 evidence-based report by expert panel members. JAMA. 2014 Sep;312(10):1033-48.
- Magnus SA, Hambleton IR, Moosdeen F, Serjeant GR, et al. Recurrent infections in homozygous sickle cell disease. Arch Dis Child. 1999 Jun;80(6):537-41.
- Hongeng S, Wilimas JA, Harris S, Day SW, Wang WC. Recurrent Streptococcus pneumoniae sepsis in children with sickle cell disease. J Pediatr. 1997 May;130(5):814-6.
- Scott LK, Grier LR, Arnold TC, Conrad SA. Serum procalcitonin concentration as a negative predictor of serious bacterial infection in acute sickle cell pain crisis. Med Sci Monit. 2003 Oct;9(10):CR426-31
- Stankovic Stojanovic K, Steichen O, Lionnet F, Bachmeyer C, Lecomte I, Avellino V, et al. Is procalcitonin a marker of invasive bacterial infection in acute sickle-cell vaso-occlusive crisis? Infection. 2011 Feb;39(1):41-5.
- Rincón-López EM, Navarro Gómez ML, Hernández-Sampelayo Matos T, Saavedra-Lozano J, de la Red YA, Hernández Rupérez B, et al. Low-risk factors for severe bacterial infection and acute chest syndrome in children with sickle cell disease. Pediatr Blood Cancer [Internet]. 2019 Jun; 66(6):e27667. Available from: https://onlinelibrary.wiley.com/doi/10.1002/pbc.27667
- Mulholland EK, Simoes EA, Costales MO, McGrath EJ, Manalac EM, Gove S, et al. Standardized diagnosis of pneumonia in developing countries. Pediatr Infect Dis J. 1992 Feb;11(2):77-81.
- Strauß R, Ewig S, Richter K, König T, Heller G, Bauer TT. The prognostic significance of respiratory rate in patients with pneumonia: A retrospective analysis of data from 705,928 hospitalized patients in Germany from 2010-2012. Dtsch Arztebl Int. 2014 Jul;111(29-30):503-8.